描述
一、前言:第二型糖尿病,其實是「體重疾病」
第二型糖尿病(Type 2 Diabetes Mellitus, T2DM)是全世界最常見的慢性病之一。
但很多人不知道:
✅ 第二型糖尿病,本質上是一種「體重失衡」引發的代謝疾病。
它不是單純吃太多糖、喝太多飲料,而是:
-
內臟脂肪太多
-
腹部肥胖
-
身體對胰島素越來越不敏感
最終導致血糖飆高。
研究已證實:
有 80~90% 的第二型糖尿病患者過去或現在都有肥胖問題。
也就是說,體重的變化,是糖尿病發展的起點。
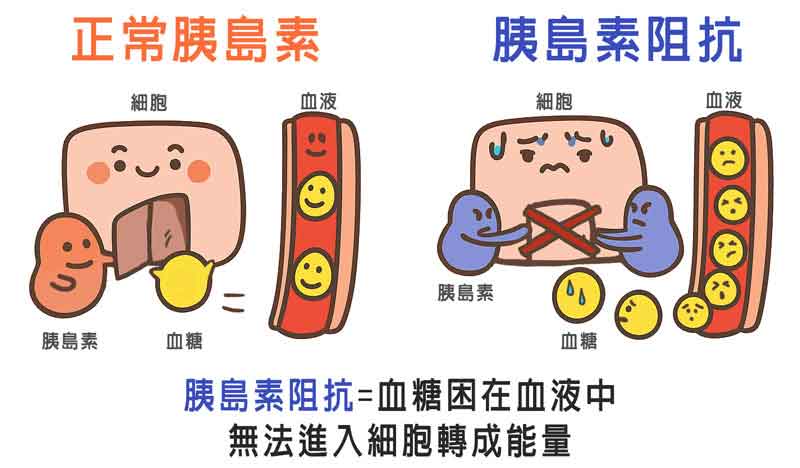
✅ 二、第二型糖尿病如何開始?(關鍵:胰島素阻抗)
第二型糖尿病的起源不在血糖,而在「胰島素阻抗」。
胰島素是身體用來控制血糖的荷爾蒙,負責:
-
把血糖帶進細胞
-
幫助肝臟儲存葡萄糖
-
維持血糖平衡
但當身體脂肪太多時,胰島素的效果會下降,就像敲門敲不開,細胞不再接收葡萄糖。
這就是 胰島素阻抗。
✅ 肥胖 → 身體發炎 → 胰島素阻抗 → 血糖升高
尤其是內臟脂肪(肚子那圈肥肉),會造成:
-
慢性發炎
-
荷爾蒙失衡
-
影響肝臟代謝
-
增加脂肪酸釋放
-
阻礙胰島素作用
結果:
❌ 胰島素越來越無效
❌ 血糖越來越高
❌ 胰臟越努力分泌
❌ 最後胰臟疲乏、血糖失控
這就是典型第二型糖尿病的形成流程。
✅ 三、體重越重,糖尿病風險越高?研究已明確證實
研究顯示:
-
BMI ≥ 27 者,糖尿病風險提升 3~5 倍
-
腹部肥胖(腰圍 > 90cm 男 / > 80cm 女),風險增加 2~3 倍
-
內臟脂肪超標者,胰島素阻抗比正常者高 6 倍以上
甚至:
✅ 體重每增加 1 公斤,糖尿病風險增加約 4–7%。
也就是說,你的腰圍,就是血糖控制最直接的指標之一。
✅ 四、肥胖者比正常體重者更難控糖(四大原因)
✅ 1. 內臟脂肪分泌發炎物質
TNF-α、IL-6、CRP 會破壞胰島素作用。
✅ 2. 肝臟脂肪堆積(脂肪肝)
脂肪肝會:
-
讓肝臟製造更多葡萄糖
-
抵抗胰島素
-
提高空腹血糖
70% 的第二型糖尿病病患都有脂肪肝。
✅ 3. 肌肉量少
肌肉是主要「吃掉血糖」的地方。
肌肉越少 → 血糖越容易升高。
✅ 4. 膽固醇與三酸甘油脂高
脂肪酸會造成胰島素阻抗,使血糖更難下降。
✅ 五、體重減輕 5–10%,血糖就能大幅改善
這是最重要的重點:
✅ 減重 5–10 公斤,能讓血糖改善 20–40%。
原因包括:
✅ 胰島素敏感度提升
✅ 內臟脂肪減少
✅ 肝臟功能改善
✅ 肌肉量增加
✅ 血脂下降
✅ 讓藥物更有效
✅ 血糖更穩定
許多患者甚至在成功減重後:
-
降低藥量
-
不需胰島素
-
HbA1c 回到正常範圍
-
血糖不再大起大落
因此:
控制體重是糖尿病的根本治療,而不是最後一步。
✅ 六、體重與糖尿病的關係,比你以為的更直接
以下是臨床觀察最常見的現象:
✅ 1. 肚子大 ≠ 單純變胖,它是內臟脂肪過多的警訊
內臟脂肪會嚴重影響肝臟與血糖。
✅ 2. 不胖的人也會得糖尿病,但比例少得多
這群人通常有:
-
遺傳強
-
肌肉量低
-
睡眠呼吸中止症
-
壓力大
但整體占比較低。
✅ 3. 體重不下降,藥物常常效果不佳
原因是胰島素阻抗被脂肪「卡住」。
✅ 4. 減重往往比藥物更能改善血糖
尤其減少 10% 體重時,效果最明顯。
✅ 5. 男性腹部肥胖比女性更危險
因為男性內臟脂肪累積比例更高。
✅ 七、如何靠生活方式改善體重與血糖?(最有效的 6 大方法)
✅ 1. 控制飲食中的油脂(比戒糖更重要)
油脂熱量高,會讓肝臟脂肪增加 → 胰島素阻抗惡化。
✅ 2. 增加 NEAT(走路、家務、日常活動)
比正式運動更能降低血糖。
✅ 3. 每天至少睡 6–7 小時
睡不好會增加飢餓素,使血糖更亂。
✅ 4. 每餐優先吃蛋白質與蔬菜
改善血糖波動,減少暴食。
✅ 5. 別喝含糖飲(珍奶、手搖、果汁)
光飲料就能讓胰島素阻抗快速惡化。
✅ 6. 高強度間歇走路(HIIT walking)
-
走快 1 分鐘
-
走慢 1 分鐘
重複 10 回合
能顯著提升胰島素敏感度。
✅ 八、結論:你的糖尿病,其實寫在你的體重上
第二型糖尿病不是「老了自然會有」,而是:
-
內臟脂肪太多
-
身體發炎
-
肝臟被脂肪塞住
-
胰島素作用下降
造成的結果。
最有效的治療不是藥、不是針,而是:
✅ 減少肥胖
✅ 改善體脂
✅ 提升胰島素敏感度
體重每下降 1 公斤,你的胰島素阻抗、肝臟功能與血糖都會立即變好。
✅ 九、五條常見問答
Q1:不是吃太甜也會得糖尿病嗎?為什麼體重影響這麼大?
會。第二型糖尿病的關鍵不是「吃太甜」,而是「胰島素阻抗」。內臟脂肪會造成慢性發炎,使胰島素效果下降,因此即使吃正常飲食,血糖仍容易偏高。許多病患其實吃得不算多,但因為腹部肥胖、缺乏運動、睡眠不足、壓力大,導致胰島素失效,最後形成糖尿病。換句話說:飲食是其中一個因素,但體重、內臟脂肪和生活方式才是主因。
Q2:減重後,糖尿病真的能改善甚至痊癒嗎?
可以,但取決於胰臟功能是否足夠。研究顯示:若糖尿病初期,體重減輕 10%,有 40–60% 的患者血糖可恢復正常,不需再用藥。原因是內臟脂肪減少後,胰島素阻抗改善、胰臟壓力降低,β 細胞功能恢復。若糖尿病已 10–20 年,效果會相對較差,但仍能減少藥量與併發症。減重是最有效、最根本的治療方式之一。
Q3:腹部肥胖比全身肥胖更危險嗎?
是。肚子大的男性通常代表內臟脂肪高,而內臟脂肪是發炎指標、胰島素阻抗與脂肪肝的核心來源。全身脂肪(皮下脂肪)對血糖影響相對小,但肚子的脂肪會直接影響肝臟、肌肉與荷爾蒙,使血糖調控變差。因此腰圍比體重更重要。男性腰圍超過 90 公分、女性超過 80 公分,就代表糖尿病風險大幅上升。
Q4:糖尿病初期一定要吃藥嗎?還是先減重就好?
若血糖偏高但尚未達標準(如空腹血糖 110–125)、HbA1c 5.7–6.4%,稱為「糖尿病前期」。此階段可以透過減重與生活方式完全逆轉。但若血糖已進入糖尿病範圍,通常仍需以藥物控制以保護胰臟功能,同時搭配減重。重點是:生活方式並非取代藥物,而是治療的基礎。
Q5:為什麼胖的人比較容易血糖忽高忽低?
因為脂肪細胞會分泌影響胰島素的荷爾蒙與發炎物質,使血糖調控變得不穩定。飯後 glucose 上升時,胰島素作用較弱;空腹時肝臟又會釋放過多葡萄糖,使血糖忽高忽低。同時,肥胖者常有睡眠不足、壓力大、久坐、飲食油脂多等因素,這些都會加劇血糖波動。因此改善體重不只是變瘦,而是讓血糖的「穩定性」變得更好。
推薦閱讀:復健醫教你斷開五十肩、冷凍肩!學3招動態伸展 擺脫肩膀僵硬與疼痛, 智慧手錶分析睡眠階段誤差可達 5 成?專家:只有這 2 項指標最可靠,







商品評價
目前沒有評價。